La nascita pretermine è uno dei principali problemi sanitari globali e presenta una prevalenza crescente.
Ogni anno, si stima che
15 milioni di bambini nascano prematuramente e molti di questi devono affrontare problemi di salute a lungo termine; la
nascita pretermine è inoltre la
seconda causa di mortalità per
bambini di età inferiore a 5 anni in tutto il mondo.
Sebbene le
cause del parto pretermine siano state studiate in modo approfondito,
rimangono però poco chiare per la maggior parte dei casi.
I
“predittori” già stabiliti includono la
storia di parto pretermine,
gravidanze gemellari, noti
problemi anatomici o medici materni (ridotta lunghezza cervicale e aumentata concentrazione di fibronectina fetale cervicale-vaginale),
infezioni sintomatiche e altri processi immunologicamente mediati.
Inoltre, una quantità crescente di prove suggerisce che la
disbiosi, un microbioma intestinale e/o vaginale, può essere associato a parto pretermine.
Una delle
cause più comuni di disbiosi è l'esposizione a diversi farmaci, inclusi gli
antibiotici. Pertanto, poiché molti studi hanno dimostrato un legame tra l'esposizione agli antibiotici durante il periodo gestazionale e l'elevato rischio di complicanze della gravidanza (es. malformazioni organo-specifiche, gravidanza prolungata, aborto spontaneo), sono necessari ulteriori studi per comprendere il ruolo del
microbioma e dei suoi modulatori in queste patologie.
Ciò è di particolare interesse poiché, clinicamente, sono stati somministrati anche
antibiotici con l'obiettivo di
ridurre il rischio di nascita pretermine, sia per infezioni sintomatiche che asintomatiche come la vaginosi batterica.
Uso degli antibiotici e rischio di parto pretermine
Lo scopo di un
recente studio era di indagare l'associazione tra i
tempi e la
durata dell'uso degli antibiotici durante la gravidanza, in generale e
per tipo di antibiotico, e il
rischio di parto pretermine in un'ampia coorte basata sulla popolazione svedese.
La coorte era composta da
tutte le donne alla prima gravidanza in Svezia dal 2006 al 2017.
L'associazione tra l’uso di
antibiotici sistemici nella
gestazione e
pre-concepimento e
parto prematuro è stata valutata mediante regressione logistica multivariata presentata come OR e IC al 95%, aggiustata per comorbidità (ipo e ipertiroidismo, ipertensione o diabete mellito pre- gestazione), trimestre, classe dell’antibiotico, durata del trattamento.
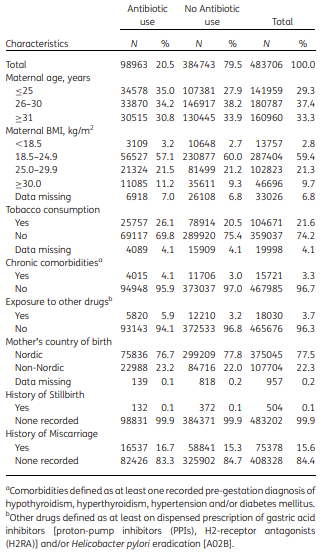
La
tabella 1 (clicca e apri in formato più grande) evidenzia la
prevalenza dell'esposizione agli antibiotici secondo le caratteristiche materne in tutte le gravidanze singole in Svezia (2006-2016).
Rispetto ai
non utilizzatori, l'
esposizione agli antibiotici era associata a un
aumento del rischio di parto pretermine nelle madri con comorbilità (OR = 1,32, CI 95% 1,18–1,48) e senza (OR = 1,09, CI 95% 1,06–1,13).
I
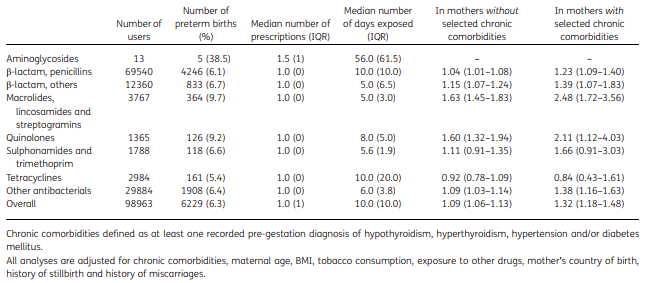
rischi aumentati sono stati osservati per i seguenti
gruppi di antibiotici nelle madri senza e con comorbidità, rispettivamente:
- macrolidi, lincosamidi e streptogramine (OR = 1,63, CI 95% 1,45–1,83; OR = 2,48, CI 95% 1,72–3,56)
- chinoloni (OR = 1,60, CI 95% 1,32–1,94; OR = 2,11, CI 95% 1,12–4,03)
- beta-lattamici non penicillina (OR = 1,15, CI 95% 1,07–1,24; OR = 1,39, CI 95% 1,07–1,83)
- altri antibatterici (OR = 1,09, CI 95% 1,03–1,14; 1,38, CI 95% 1,16–1,63)
- penicilline (OR = 1,04, CI 95% 1,01–1,08; 1,23, CI 95% 1,09–1,40).
La
tabella 2 (clicca e apri in formato più grande) mostra l’
associazione tra
esposizione agli antibiotici durante la gravidanza e
parto pretermine, utilizzando la regressione multivariata espressa come OR, CI al 95% e tutti i non utilizzatori come gruppo di confronto.
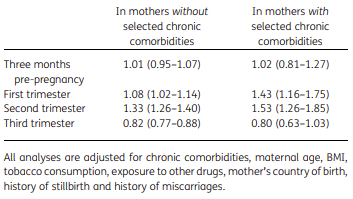
L'
uso pre-concepimento non ha mostrato
alcuna associazione, mentre il
rischio era aumentato per l'uso nel primo e nel secondo trimestre e
diminuito nel terzo trimestre, come evidenziato in
tabella 3 (clicca e apri in formato più grande).
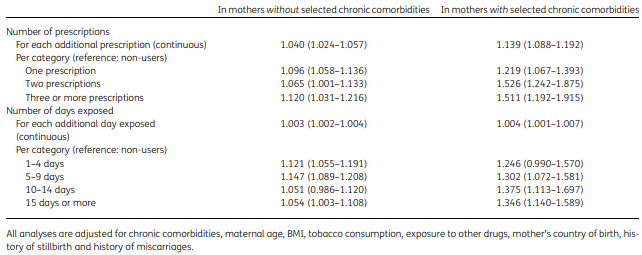
I
risultati dello studio hanno suggerito una
relazione dose-dipendente tra uso di antibiotici e parto pretermine (
tabella 4 clicca e apri in formato più grande).
Tra le
madri senza comorbilità, ogni
prescrizione aggiuntiva di antibiotici durante la gravidanza ha
aumentato il rischio di parto pretermine (OR = 1,040, CI 95% 1,024–1,057 e OR = 1,139, CI 95% 1,088–1,192 nelle madri senza e con comorbidità). Risultati simili sono stati trovati
per ogni giorno aggiuntivo utilizzando antibiotici (OR = 1,003, CI 95% 1,002–1,004 e OR = 1,004, CI 95% 1,001–1,007 nelle madri senza e con comorbidità).
Come mostrato nella
tabella 5 (clicca e apri in formato più grande), entrambe le analisi aggiuntive, escludendo l'uso di antibiotici ginecologici e comprese le gravidanze successive, hanno fornito risultati simili: l'
esposizione agli antibiotici durante la gravidanza era associata a un aumentato rischio di parto anticipato.

I limiti dello studio
Gli
autori rilevano possibili limitazioni dello studio: affermano anche che i risultati non stabiliscono la causalità e che
non è stato possibile valutare il
meccanismo alla base dell'
associazione tra uso di antibiotici e parto pretermine.
Sembra che la
composizione del microbioma e in particolare i
patogeni specifici che causano infezioni sintomatiche possano avere un impatto sul rischio di parto pretermine. Tuttavia, il trattamento antibiotico di per sé può anche aumentare il rischio di parto pretermine potenzialmente correlato ai cambiamenti del microbioma.
Un'attenta valutazione dei costi-benefici per la singola donna in gravidanza, sembra necessaria quando si considera il trattamento antibiotico; e alcuni gruppi di antibiotici come le
tetracicline dovrebbero essere sempre evitati durante la gravidanza a causa della teratogenicità (ma avrebbero potuto essere usati in questa coorte nei 3 mesi precedenti la gravidanza o prima che la donna fosse a conoscenza della sua gravidanza).
Per saperne di più:






